心导管术
|
[拼音]:xindaoguanshu [外文]:cardiac catheterization 从周围血管插入导管、送至心腔及大血管各处的技术,用以获取信息,达到检查、诊断目的,还可进行某些治疗措施。导管可送入心脏右侧各部及肺动脉,亦可送入心脏左侧各部及主动脉,又可经导管注入造影剂或进行临床电生理检查。 右心导管检查将导管从周围静脉插入,送至上、下腔静脉,右心房,右心室及肺动脉等处,在插管过程中,可以观察导管的走行路径,以阐明各心腔及大血管间是否有畸形通道,分别记录各部位的压力曲线,采取各部位的血标本,测其血氧含量,计算心排血量及血液动力学指标。 左心导管检查将导管送至肺静脉、左心房、左心室及主动脉各部,观察导管走行途径,记录各部位的压力曲线,采取各部位的血标本,测其血氧含量,计算心排血量及血液动力学指标。左心导管检查方法有多种,可利用右心导管经过畸形的通路进入肺静脉、左心房等,或用右心导管经房间隔穿刺进入左心房,更普遍应用的方法是从周围动脉(如股动脉、肱动脉)逆行插管,送至主动脉、左心室。 利用右心或左心导管术进行的血液动力学观察项目主要包括以下几项: (1)压力曲线。包括右心房、左心房、右心室、左心室、肺动脉、主动脉、肺小脉嵌顿压(与左心房及肺静脉压力曲线一致,还可反映左心室的舒张末压)、上下腔静脉的压力曲线(与右心房相似)。 (2)血氧含量及心排血量。腔静脉、右心房、右心室、肺动脉由于血液混合情况不同,血氧含量存在一定程度的生理差异,超出正常生理差异范围,则说明有动脉血分流到右心系统。这种情况见于各种先天性心脏病。 (3)阻力。测知压力和流量以后,根据流体力学的原理计算阻力,公式为 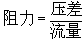
选择性心血管造影通过心导管将造影剂快速注射于待观察心腔的局部,将造影剂随心脏收缩、血液播散的影像记录下来,以分析心脏血管系统某个部位的解剖和功能状况。 造影剂常用含碘的有机化合物,例如泛影葡胺。快速注射常用电动高压注射器。摄影方法常用快速换片、电影摄影、录像等方法。用选择性心血管造影可作以下检查: (1)观察各心腔及大血管的形态、位置和相互连接关系; (2)观察心内与心外缺损、畸形的形态; (3)观察心瓣膜的位置、解剖、活动情况; (4)粗略估计瓣膜狭窄和(或)关闭不全的程度; (5)观察心室(特别是左心室)的舒缩运动功能,计算其收缩末期、舒张末期容积,每搏排血量和射血分数。 各处选择性造影可辨认的病变如下:上下腔静脉造影可观察上、下腔静脉与心房的异常连接,腔静脉阻塞等;右心房造影可观察心内膜、 心肌疾患、 埃布施泰因畸形及三尖瓣闭锁等;右心室造影可观察右室流出道、肺动脉瓣狭窄、法洛氏四联症,大血管转位、右心室双出口、陶西格—宾二氏综合征及动脉共干等;肺动脉造影可观察肺血管血栓—栓塞病变、肺动脉狭窄、肺动脉畸形、 肺动—静脉瘘、 肺静脉畸形引流及房间隔缺损等;左心房造影可观察二尖瓣狭窄、房间隔缺损等;左心室造影可观察室壁瘤、 室间隔缺损、 二尖瓣关闭不全、主动脉瓣—左室流出道狭窄、大动脉转位、动脉共干等;升主动脉造影可观察主动脉畸形、主动脉瓣关闭不全、主动脉瘤、主动脉缩窄、主肺间隔缺损、动脉导管未闭、主动脉窦瘤、冠状动脉瘘及冠状动脉畸形等。 选择性冠状动脉造影把导管插入冠状动脉口内,注射少量(4~6ml)造影剂,使之集中于该支冠状动脉分布的支流中,用电影摄影动态观察血流的过程,从主干到细小分支都能清晰地显示,而且此法容许多次注药造影,作多角度的投照,明显地提高了观察冠状动脉病变的部位、范围、程度等诊断效果。 由于选择性冠状动脉造影比一般心血管造影具有更高的潜在危险性和并发症发生率,故必须致力于提高工作效率和检查安全。 由于冠状动脉分支较多,为了避免投影重迭、角度不合适、管腔内病变偏心等因素造成的遗漏,左、右冠状动脉造影都要作多体位、多角度投照。有时为了鉴别是冠状动脉固定的狭窄还是痉挛,需要在冠状动脉内注射硝酸甘油后再度造影,有时需要注射麦角胺观察是否能诱发冠状动脉痉挛。 适应症包括: (1)心绞痛经药物治疗效果不满意。 (2)心肌梗死愈合后,仍有心绞痛,药物治疗效果不满意。 (3)有室壁瘤影响心功能,准备手术治疗。 (4)病因不很明确的心力衰竭、心脏肥大、心电图改变、不典型心绞痛等,为了鉴别是冠心病还是心肌病。 (5)瓣膜病准备手术治疗。 (6)先天性冠状动脉畸形及其他冠状动脉疾病。 (7)冠状动脉疾病手术治疗后对手术效果的鉴定。 (8)梗塞前心绞痛,可考虑紧急造影、紧急手术治疗。 (9)急性心肌梗死并发心原性休克,一面抢救,一面造影,紧急手术,以期挽救生命。 (10)急性心肌梗死施行冠状动脉内溶血栓治疗。冠状动脉局限性狭窄施行管腔内气囊扩张成型术治疗。 禁忌症包括: (1)对造影剂过敏。 (2)严重心收力衰竭。 (3)严重心律失常。 (4)血钾过低。 (5)严重肝脏、肾脏疾病。 (6)活动期心肌炎。 (7)细菌性心内膜炎。 (8)周身性感染或局部化脓。 合并症包括: (1)心绞痛。 (2)心肌梗死。 (3)心律失常。如窦性心跳过缓、房室交界性心律、房室传导阻滞。左冠注药时QRS电轴向左偏移(左前分支阻滞),T电轴向右偏移;右侧冠状动脉注药时QRS电轴向右偏移(左后分支阻滞),T电轴向左偏移。这些改变可能由于冠状动脉内注入渗透压高的造影剂引起的反应,历时约数分钟恢复。严重的心律失常并发症可能有心室纤颤、心脏停搏等,威胁生命。 (4)恶心、呕吐,原因是用造影剂量过大。 (5)血栓栓塞症。 (6)插管部位出血。 (7)动脉切开缝合处狭窄。 飘浮导管借血液将导管飘入右心腔或肺动脉内,可以不用 X射线透视。导管顶端位置可根据压力曲线图型判断,有时还可根据心内心电图判断。飘浮导管主要用于危重病人床旁血液动力学监测。包括微型导管和气囊导管。 微型导管为薄壁尼龙细管,用带针芯的套管(内径与微型导管配套),穿刺肘静脉,拔去针芯,将微型导管从套管中插入,用含有肝素的生理盐水缓慢滴注,保持微型导管通畅,缓缓送入导管,使之顺着血流飘入中心静脉、右心房、右心室以至肺动脉。不时观察压力曲线,判定导管抵达何处。 气囊导管即斯旺—甘茨二氏导管。为双腔或多腔导管,管端置一乳胶小气囊,导管之一腔通气囊内,另一腔在管端开口,从股静脉或锁骨下静脉或颈内静脉穿刺插管,一般不需X射线透视,根据压力曲线判断导管位置。管身刻有长度标记,导管插入静脉后,先从插入长度及压力曲线估计管端约至右心房,把0.8~1.2ml二氧化碳充臌气囊(亦可用空气,但以二氧化碳为安全,万一气囊破裂,不至造成空气栓塞),慢慢把导管送入,利用血液对气囊的飘乳力,将导管飘入右心室、肺动脉。 气囊导管临床上用于监测肺动脉压、测心排血量、常规的右心导管检查和(或)相应的选择性心血管造影,用气囊导管便于送至目的地,提高工作效率,特别遇到右心室压力过高,或者肺动脉瓣流出道狭窄者,有时插送常规导管遇到困难,而用气囊导管则能成功。有的患者心脏应激性较强,插送常规导管引起频繁室性早搏和室性心动过速,影响检查,而采用气囊导管,则可安全地完成检查。利用带气囊的电极导管,提高放置右心室临时起搏电极的成功率。利用带气囊的电极导管,提高检查希氏束电图的工作效率。 希(希斯)氏束电图检查心脏传导系统中房室束(即希氏束)激动的电位图,振幅只有几个微伏,与噪音属于同一数量级,所以用常规的心电图记录方法记录不到这个电位图。 测量方法及正常值包括: (1)P-A间期。从体表心电图P波的起点量至希氏束电图A波高大快折波的起点,它反映激动自右心房上部至右心房下部的传导时间,正常值为20~40msec(毫秒)。 (2)A-H间期。从希氏束电图A波的第一个高大快折波的起点量至H波的起点,它反映房室结的传导时间,正常值60~130msec。 (3)H波本身宽约20msec。 (4)H-V间期。从H波的起点量至V波或体表心电图QRS波的起点(视何者为先),它反映激动从希氏束经束支和普尔基涅氏纤维传至心室肌的时间(希—普系传导时间),正常值35~55msec。 应用范围主要有以下几个方面: (1)确定房室传导障碍的位置。P-A延长表示传导障碍位于心房内;A-H延长表示传导障碍位于房室结,H波增宽或分裂为H、H′两个成分表示希氏束内传导障碍,H-V延长表示传导障碍位于房室束支水平。 (2)判断异位搏动的起源。 QRS波宽大畸形的异位搏动可能发源于心室,但也可能是室上性搏动伴有室内差异性传导(或束支阻滞),体表心电图有时很难鉴别,而用希氏束电图则可确切地判断。 (3)鉴别室上性心动过速伴有室内差异性传导(或束支阻滞)与室性心动过速。 (4)揭示房室交界区的隐匿性传导。例如3:1的房室传导,其中有一个激动可能隐匿性地下传到希氏束。完全性房室传导阻滞时,心室自身搏动可能隐匿性地逆传到房室交界区。这些情况在体表心电图上不能显示,希氏束电图可以揭示之。 (5)证明隐匿性房室交界区期前激动。体表心电图貌似第Ⅱ度房室传导阻滞(称为假性Ⅱ°房室阻滞),但实际上它是干扰现象,与真正的房室传导阻滞意义不同。希氏束电图可以鉴别。 (6)用于预激综合征的诊断与鉴别诊断。 (7)用于测定房室结、希—普系的不应期。 (8)用于说明房室结内纵向分离为快径和慢径传导的生理现象。 (9)用于阐明某些房室传导的“裂隙现象”的原理与分型。 心内膜心肌活组织检查与心导管术相结合的心肌活组织检查法。比手术活检及针刺活检更加安全方便,在临床上已广泛采用。术中术后加强监护,原则与心导管一般检查、心血管造影相同。夹取的心肌标本,根据需要作光学显微镜、 电子显微镜、 组织化学、血清学、病毒学检查。 临床应用范围包括: (1)心脏移植后诊断及观察排异反应,指导治疗。 (2)诊断心肌炎症,观察及指导治疗。 (3)辅助诊断某些原发性心肌病,例如肥厚型、充血型心肌病、克山病等。 (4)确定某些继发性心肌病的诊断,例如心脏结节病、淀粉样变、血色病、糖原贮积病等。 (5)辅助诊断放射治疗、阿霉素(抗癌药)治疗所致的心肌病变。 (6)诊断心内膜纤维化。 (7)鉴别限制型心肌病和缩窄性心包炎。由于上述各种心内膜、心肌疾病的临床表现酷似缩窄性心包炎,心内膜活检可达鉴别诊断目的。 此外,心肌活检用于心肌的生物化学、免疫学等特殊研究,也有助于阐明某些心脏病的病因。 但心肌活检的结果有明显的局限性,它获取组织很小,对非弥漫性病变或病变分布不均匀者,取材可能有遗漏。有些疾病的形态学改变并不具有特异性,故需密切结合临床资料评价活检结果。 并发症操作熟练后,并发症小于1%,主要并发症有: (1)活检钳插入心脏及咬取心肌组织过程中发生一过性早搏或心动过速。 (2)心肌穿孔,甚至引起心包积血及填塞。 (3)颈内静脉穿刺时损伤附近组织。 (4)左心室心肌活检后发生周围动脉栓塞。 经皮穿刺冠状动脉管腔内成形术(PTCA)一种用非外科手术方法解除冠状动脉管腔狭窄的新技术,原理是把一气囊导管放置于冠状动脉狭窄处,充臌气囊,借其压力扩张解除管腔狭窄。1973年A.格林齐希开始用气囊导管充臌扩张原理治疗股动脉、腘动脉、肾动脉等狭窄。1977年又进一步设计了微型气囊导管,用以解除冠状动脉的狭窄病变。 配合PTCA,在术前术后服用抗血小板制剂,术中静脉滴注低分子右旋醣酐、肝素、硝酸甘油。术后口服冠状动脉扩张剂,并于24小时后开始口服抗凝药6个月。 术后数月评定远期疗效的根据是: (1)心绞痛症状减轻。 (2)心电图缺血表现减轻。 (3)运动试验耐量增加。 (4)放射性核素心肌灌注扫描改善。 (5)冠状动脉内测压原病变处压差减小。 (6)冠状动脉造影示管腔狭窄程度减轻。 适应症包括: (1)冠状动脉大支近侧段的狭窄。曾做过主动脉—冠状动脉搭桥手术者,如旁路血管发生狭窄,亦可施行PTCA扩张治疗。 (2)血管的病变应是孤立的。其长度不超过10~15mm,狭窄呈中心性(非偏心的)、纤维硬化型(无钙化的),因偏心的病变,扩张时容易使血管破裂。狭窄病变已钙化者非气囊扩张所能解除。临床心绞痛症状病史不超过1年为宜,病史过长者,狭窄处过硬甚或钙化,不易成功。 (3)管腔狭窄程度50~90%之间。过轻者不需治疗,过窄者导管不易通过。 (4)以单支病变为宜。或者主要病变在单支,但随着经验的积累,多于一支的病变亦可实行本术治疗。 (5)心绞痛症状明显,药物治疗效果不显著者,被列为搭桥手术的对象。若符合上述条件,可考虑先选用PTCA,不成功时再试搭桥,万一在PTCA术中发生紧急并发症时,则立刻送至手术室行搭桥手术。故PTCA人员要与搭桥手术人员密切合作。 (6)急性心肌梗死施行冠状动脉内溶血栓治疗,血栓溶解后若发现冠状动脉有狭窄病变,可及时施行PTCA解除管腔狭窄。 疗效PTCA成功率与病例选择有关,狭窄程度过于严重者导管不易通过。狭窄病变过于僵硬者,不易扩张解除。经过多年的经验积累与技术改进,选择得当者PTCA的即时成功率可达90%。远期追查约90%扩张了的血管能保持通畅。部分患者发生再度狭窄,需重复PTCA或实行搭桥手术。 并发症PTCA术中由于冠状动脉破裂、血管闭塞或病情骤变需紧急搭桥抢救者约占 5%。术后短期内死亡率约1.3%。PTCA发生心肌梗死者约4.8%,发生室颤者约1.4% 。 总之,PTCA可使一部分心绞痛患者免于搭桥大手术,是值得推广的一种新型治疗冠心病的有效方法。
|



















